CHIRURGIE DE L'ENFANT
I - GENERALITES.
Ä Connaître le but de l'opération.
Ä Savoir si l'enfant à le droit de manger.
Ä Faire un bilan préopératoire.
F NFS.
F Ionogramme sanguin.
F TP - TCK.
Ä Immédiatement, au retour du bloc (post opératoire).
F Surveiller le pouls, la tension artérielle, la température au retour du bloc.
F Savoir ce qui a été fait.
F Savoir quels sont les drains, les lames ou les sondes qui ont été mis.
F Savoir le rythme de surveillance des drains, lames et sondes.
Ä Plus tard.
F Surveiller les cicatrices (hématomes, abcès).
Ä A la sortie.
F Savoir s'il faut un rendez-vous avec le chirurgien.
F Savoir s'il faut enlever les fils.
F Savoir s'il faut prévoir une radio.
II - INVAGINATION INTESTINALE AIGUE.
Ä Définition.
F C'est l'intestin qui rentre sur lui-même.
F Il va y avoir une nécrose de l'intestin, perforation de l'intestin, une péritonite et la mort.
F Cela intervient entre deux mois et deux ans.
Ä Signes.
F Douleurs abdominales paroxystiques suivies de somnolence.
F Refus du biberon, l'enfant ne veut pas manger.
F Vomissements.
F Sang dans les selles.
Ä Conduite à tenir.
F Examen clinique sans intérêt sauf s'il y a un prolapsus.
ü Ventre souple.
ü On peut quelques fois sentir le boudin d'invagination.
F Enfant à jeun.
F Bilan biologique systématique.
F Radiologie.
ü Diagnostic.
w Lavement opaque par l'anus (liquide opaque) pour visualiser le boudin d'invagination.
ü Traitement.
w Lavement opaque sous pression pour faire reculer le boudin d'invagination (80%).
w Si le lavement opaque est inefficace il faut un traitement chirurgical.
w Traitement chirurgical.
- Réduction manuelle de l'invagination.
F Eléments de surveillance.
ü Enfant non opéré.
w Faire attention à ce que l'enfant ne se réinvagine pas.
w Etre après de la maman et l'écouter.
w Surveillance à 48 heures.
- Regarder comment l'enfant vit au quotidien.
w Risque de réinvagination jusqu'aux deux ans.
ü Enfant opéré.
w Idem à l'enfant non opéré.
w Risque de réinvagination moins grand.
w Sortie à J5.
III - APPENDICITE AIGUE.
Ä Définition.
F C'est l'inflammation de l'appendice qui peut aller jusqu'à la nécrose ou à la perforation.
Ä Signes.
F Douleur dans la fosse iliaque droite.
F Vomissements.
F Constipation.
F Température à 38°c.
Ä Si évolution.
F Défense: contractions incontrôlées des muscles de l'abdomen lors de la palpation de la zone douloureuse.
F Contractures: contractions des muscles de l'abdomen sans palpation accompagnées de douleurs.
Ä Examen.
F Garder l'enfant à jeun.
F Bilan biologique.
ü NFS + le reste : à récupérer rapidement.
F Lavement évacuateur pour évacuer les selles dures.
Ä Traitement.
F On opère si cela n'évolue pas favorablement suite à une surveillance de 24 heures.
F La péritonite, c'est l'appendice qui se perfore et le pus qui se diffuse dans la cavité péritonéale.
Ä Surveillance après l'appendicite.
F Cicatrice avec un risque majeur d'un accès de paroi.
F La reprise du transit (gazes, selles).
F Absence de vomissements.
F Pouls, tension artérielle, température.
IV - LES HERNIES.
Ä Hernie congénitale chez l'enfant, avec très peu de récidive.
F Définition.
ü Extériorisation à travers un orifice naturel d'un viscère à l'intérieur d'un sac péritonéal.
F Risque de l'hernie : nécrose de la partie qui est sortie.
Ä Hernie ombilicale.
F On n'y touche pas avant 4 ans.
Ä Hernie inguinale.
F Canal inguinal étroit avec un risque de nécrose testiculaire due à la compression des vaisseaux.
F Chez les femmes il y a un risque de destruction de l'ovule.
F Les enfants doivent être opérés dés la pose du diagnostic.
V - STENOSE DU PYLOR.
Ä Définition.
F C'est une hypertrophie du pylor qui empêche l'évacuation de l'estomac.
Ä Signes.
F Apparition de vomissements blancs (le lait) en jets, faciles avec un enfant affamé (enfant entre 3 et 6 semaines).
F Une cassure de la courbe pondérale (maigreur, déshydratation).
F On peut palper l'hypertrophie du pylor (olive pylorique).
Ä Examens.
F Echographie pour voir l'olive du pylorique.
F Transit oeso-gastro-duodénal (TOGD) si l'échographie n'est pas révélatrice (absorption orale d'un liquide opaque pour faire une radio).
Ä Traitement.
F Opération par voie ombilicale : on incise l'olive sans toucher à la muqueuse. Quelques mois après, le pylor s'est refermé.
F Surveiller l'aspect de la cicatrice avec un risque majeur d'abcès (proximité de l'ombilic chez un enfant d'un mois).
VI - ATRESIE DE L'ŒSOPHAGE.
Ä Anomalie congénitale de l'œsophage.
Ä Absence de continuité entre deux morceaux de l'œsophage qui se termine par un cul de sac. Entre ces deux culs de sac il n'y a rien, appelé atrésie.
Ä Atrésie type 1.
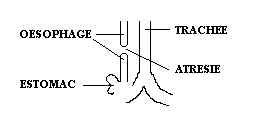
Ä Atrésie type 2.
Ä Atrésie type 3.
Ä Atrésie type 4.
Ä Atrésie type 5.
Ä Comment faire le diagnostic ?
F Examen systématique.
F Vérifier les orifices naturels.
F La sonde gastrique ne passe pas.
Ä Conduite à tenir.
F Hospitaliser en milieu spécialisé.
F L'opérer très rapidement (thoracotomie).
F Mettre l'enfant en position pour limiter le reflux.
F Mettre une sonde dans le cul de sac supérieur (sonde de réplogue).
F Eviter d'intuber et de ventiler l'enfant.
F Bilan biologique complet.
F Vitamine K1.
F Appeler le chirurgien + l'anesthésiste.
F Enfant avec un drain thoracique extra-pleural.
F Surveiller s'il n'y a pas de salive qui passe par le drain (bulles dans le bocal).
Ä Complications.
F Fuite au niveau de l'anastomose.
F Sténose de l'anastomose : rétrécissement dû à la cicatrice de l'œsophage.
Ä Pronostic.
F Lié aux problèmes si mal soignés, risque d'insuffisance pulmonaire pouvant aller jusqu'à la transplantation.
VII - MALFORMATIONS ANO-RECTALES.
Ä Définition.
F Malformations de l'anus et du rectum (pas d'anus).
F Absence d'anus en position normale.
Ä Diagnostic clinique.
F Lors de la vérification de la perforation des orifices naturels.
F Vérifier s'il n'y a pas une fistule visible.
Ä Deux formes.
F Forme haute.
ü Le rectum est très haut situé, sans perforation.
ü Colostomie d'emblée plus à 3 mois opération.
ü Retour au domicile.
ü Repérage du sphincter externe (3 mois).
ü Risque d'incontinence grave car les sphincters sont très hypoplasiques.
ü Risque de constipation.
F Forme basse.
ü Le rectum est bas situé, sans perforation.
ü Opération dans les 24 heures.
ü Surveillance qu'ils ne se constipent pas.
Ä Postopératoire.
F Surveiller l'état local au niveau du périnée.
F Vérifier si l'enfant fait bien pipi.
F Réalimentation progressive pas avant le 4eme jour.
F Il peut y avoir des malformations associées (cardiaque, rénale).
VIII - OPHALOCELE ET LAPAROCHISIS.
Ä C'est un défaut congénital de fermeture de la paroi abdominale avec extériorisation de tout ou une partie seulement des viscères intra-abdominaux.
Ä Omphalocèle: énorme hernie ombilicale sans peau qui recouvre les viscères.
Ä Laparochisis: même chose sauf que c'est un trou à coté de l'ombilic par où sort l'intestin grêle et le colon.
Ä Diagnostic échographique.
Ä Omphalocèle: proposer un ivg thérapeutique car les séquelles sont graves.
Ä Traitement.
F A la naissance le bébé est mis dans un sac plastique stérile pour :
ü Garder la chaleur.
ü Eviter l'infection.
ü Garder l'eau.
F Opération en urgence.
F Eviter les infections.
F Agrandir le trou pour remettre l'intestin.
Ä Rôle infirmier.
F Surveillance de la fonction respiratoire, du pouls, de la diurèse horaire pour éviter la nécrose de l'intestin.